
睡眠時無呼吸症候群

睡眠時無呼吸症候群

「夜しっかり寝たはずなのに、昼間どうしても眠くなる」「家族から、寝ている時のいびきがうるさいと言われる」「朝起きた時に、頭が重かったり頭痛がしたりする」
もし、このような症状に心当たりがあるなら、それは単なる疲れや体質のせいではないかもしれません。近年、社会的な問題としても注目されている「睡眠時無呼吸症候群(SAS)」の可能性があります。
今回は、この睡眠時無呼吸症候群について原因、検査、そして当院で行っている治療法(CPAP療法)まで、詳しく解説していきます。
まずは、ご自身の睡眠状態や日中の体調について確認してみましょう。以下の項目にいくつ当てはまるかチェックしてみてください。
いかがでしたか?
特に「いびき」「呼吸停止の指摘」「日中の強い眠気」の3つは、睡眠時無呼吸症候群の代表的なサインです。これらに加え、他の項目にもいくつか当てはまる場合は、高い確率で睡眠時無呼吸症候群が疑われます。早めの医療機関への受診をおすすめします。

睡眠時無呼吸症候群(SAS)とは、その名の通り「睡眠中に呼吸が止まったり(無呼吸)、浅くなったり(低呼吸)する状態が繰り返される病気」です。
医学的には、10秒以上の気道の空気の流れが止まる状態を「無呼吸」とし、この無呼吸が一晩(7時間の睡眠中)に30回以上、あるいは1時間あたり5回以上ある場合に、睡眠時無呼吸症候群と診断されます。
呼吸が止まると、体内の酸素濃度が低下します。すると脳は「酸素が足りない!」と危険を察知し、心拍数を上げて全身に血液を巡らせようとしたり、脳を覚醒させて呼吸を再開させようとしたりします。
本人は眠っているつもりでも、脳と体は一晩中、酸欠状態と戦っているため、マラソンをしながら寝ているような負荷がかかっています。これにより、以下のような深刻な問題が生じます。
睡眠の質の低下
深い睡眠(ノンレム睡眠)が得られず、脳と体の疲れが取れません。
生活習慣病の悪化
交感神経が興奮し続けるため、血圧や血糖値が上がりやすくなります。
心血管疾患のリスク増大
心臓や血管に負担がかかり、動脈硬化が進行しやすくなります。
睡眠時無呼吸症候群の重症度は、AHI(Apnea Hypopnea Index:無呼吸低呼吸指数)という数値で判定されます。これは、「睡眠1時間あたりに無呼吸や低呼吸が何回起こったか」を示す数値です。
一般的に、以下の基準で重症度が分類されます。
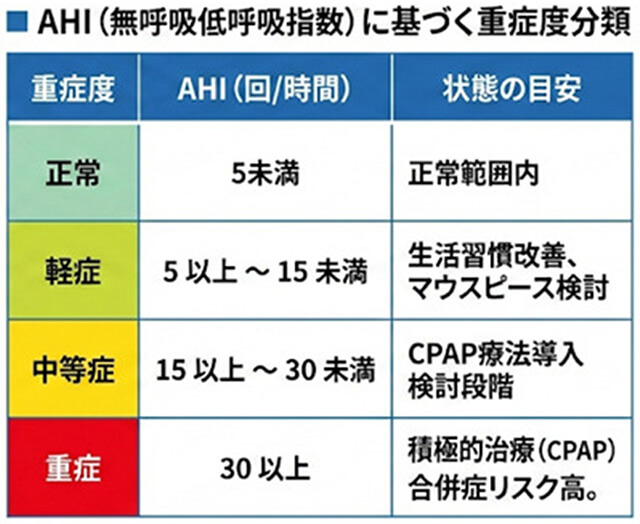
例えば「重症」の場合、1時間に30回以上、つまり2分に1回以上のペースで呼吸が止まったり浅くなったりしていることになります。この状態を放置することは、健康寿命を縮める大きな要因となります。

睡眠時無呼吸症候群には、脳からの呼吸指令が出なくなる「中枢性」と、空気の通り道(気道)が塞がってしまう「閉塞性」の2種類がありますが、患者様の9割以上は「閉塞性睡眠時無呼吸症候群(OSA)」です。
では、なぜ気道が塞がってしまうのでしょうか。主な原因は以下の通りです。
最も代表的な原因です。体重が増加すると、お腹だけでなく首回りや舌の付け根にも脂肪がつきます。仰向けで寝た際に、重力で舌や脂肪が喉の奥に落ち込み、気道を圧迫して狭くしてしまうのです。
「私は痩せているから関係ない」と思っている方も要注意です。実は、日本人をはじめとするアジア人は、欧米人に比べて下あごが小さく、後退している傾向があります。あごが小さいと、舌が収まるスペースが狭くなり、寝ている間に舌が喉の奥に落ち込みやすくなります。そのため、痩せている方でも睡眠時無呼吸症候群になるケースは非常に多いのです。
年齢を重ねると、喉や舌を支える筋肉が衰えます。これにより、睡眠中に気道を維持する力が弱まり、閉塞しやすくなります。
症状は、ご自身が感じるものと、ご家族など他人が気づくものに分けられます。また、放置した場合の合併症リスクについても知っておく必要があります。
睡眠時無呼吸症候群は、単に「眠い病気」ではありません。低酸素状態と交感神経の緊張が続くことで、以下のような病気の発症リスクが上昇します。
寝る前に、手の指や鼻の下にセンサーを取り付けるだけで、睡眠中の呼吸状態、血液中の酸素濃度、脈拍などを測定できます。普段通りの環境で寝ていただけるため、負担が少ない検査です。この検査でAHIが40以上などの重症判定が出た場合は、この段階で診断が確定し、治療へ進むことができます。
簡易検査で「睡眠時無呼吸症候群の疑いがあるが、確定診断には至らない(中等症疑いなど)」場合に行います。脳波、眼球運動、筋電図、呼吸状態、心電図などを総合的に記録し、睡眠の深さ(睡眠段階)や睡眠の質まで詳しく解析します。
※精密検査が必要な場合は、連携している専門医療機関をご紹介するか、ご自宅で装着可能な精密検査機器を手配する場合があります(詳しくはお問い合わせください)。
診断結果に基づき、患者様の重症度やライフスタイルに合わせた治療法を選択します。
CPAP療法(経鼻的持続陽圧呼吸療法)は、閉塞性睡眠時無呼吸症候群(OSAS)に有効な治療法として最も普及している治療方法です。圧力をかけた空気を鼻から送り、気道を拡張させて睡眠中の無呼吸を防ぐ治療法です。CPAPは、機器本体、空気を送るためのチューブ、鼻に当てるマスクから構成され、睡眠中に装着していただきます。圧力は呼吸に合わせて自動的にコントロールされます。
保険診療でCPAP療法を行う場合、月に1回通院していただき、CPAPの使用状況や自他覚症状の変動、無呼吸・低呼吸の回数の変化などをチェックします。
睡眠時無呼吸症候群は、単に「いびきがうるさい」だけの問題ではありません。心臓や脳に毎晩大きな負担をかけ、寿命を縮める可能性のある病気です。
しかし、適切に治療を行えば、改善する病気でもあります。
CPAP療法を開始された患者様からは、「目覚めが良くなった」「今まで自分がどれだけ寝不足だったか分かった」「日中の仕事のパフォーマンスが上がった」といった喜びの声を数多くいただいております。
芦屋ながさわ内科では、睡眠時無呼吸症候群の早期発見・治療に力を入れています。「もしかして?」と思ったら、どうぞお一人で悩まず、お気軽にご相談ください。
TOP